TDM|中国精神科治疗药物监测临床应用专家共识(2022年版)解析
时间:2022-12-01
TDM出台背景
精神类药物由于其治疗窗口狭窄、副作用易与疾病症状混淆、病人依从性差等特点,使得精神科是国内较早开展治疗药物监测(TDM)工作的学科之一。TDM在个体化用药中发挥着重要的作用,但在2022年以前,国内精神科TDM的实施大多依赖国外的共识或指南,由此造成在国内临床实际工作中,个别药物治疗参考浓度范围出现“水土不服”,这在某种程度上制约了国内精神科治疗药物监测的临床应用。
精神科是国内较早开展治疗药物监测(TDM)工作的学科之一,TDM 在个体化治疗中发挥了重要作用,但在临床应用中仍存在一些问题亟待解决。针对精神科TDM临床应用中的问题,中国药理学会治疗药物监测研究专业委员会牵头,联合3个专业委员会共同制定了《中国精神科治疗药物监测临床应用专家共识(2022年版)》。本共识涉及精神科TDM的临床实施、结果解释、临床决策以及特殊人群等问题,对精神科TDM临床应用起到规范和指导作用。
出版更迭
2011年,指南进行了更新,内容显著扩展,收录神经精神药物种类达到128种。
2011年以来,TDM的知识得到了很大发展,同时也越来越被人们所接受,AGNP于2017年对其进行了再次更新,并将药物种类扩展到了154种。
2017年《神经精神药理学治疗药物监测共识指南》列出了154种神经精神药物的治疗参考浓度范围,相较于2011年新增加了25种药物的治疗参考浓度范围。
2022年《中国精神科治疗药物监测临床应用专家共识》收录常用精神类药物达到了70种。
为了向临床医生和实验室提供有效的治疗药物监测(TDM)信息,欧洲神经精神药理学与药物精神病学协会(AGNP) 的TDM专家组在2004年发表了第一版《精神科治疗药物监测指南》,收录了65种精神药物。
版本更新内容
对比《神经精神药理学治疗药物监测共识指南》2017年版,《中国精神科治疗药物监测临床应用专家共识》2022年版新增了以下内容:
TDM结果的影响因素:TDM结果个体间差异较大,甚至不同时期个体内也存在较大变化,遗传、合并用药、饮食、躯体疾病等都是重要影响因素。
对TDM解读者的要求:TDM结果解读是指解读人员结合患者个体情况,包括人口学资料、生理病理特征、临床特殊诊疗操作、用药情况、依从性、遗传学信息、生活及饮食习惯等分析与解读检测结果,实施定量计算,为临床干预提供建议,最终实现临床个体化用药的技术。
精神科TDM临床决策推荐每份TDM报告都提供结果解释和药学建议,而且报告中的剂量调整建议及其他意见必须以能够获得的最佳证据为依据。
TDM检测方法
目前TDM的方法主要有色谱&质谱法、光谱法、免疫法三大类 。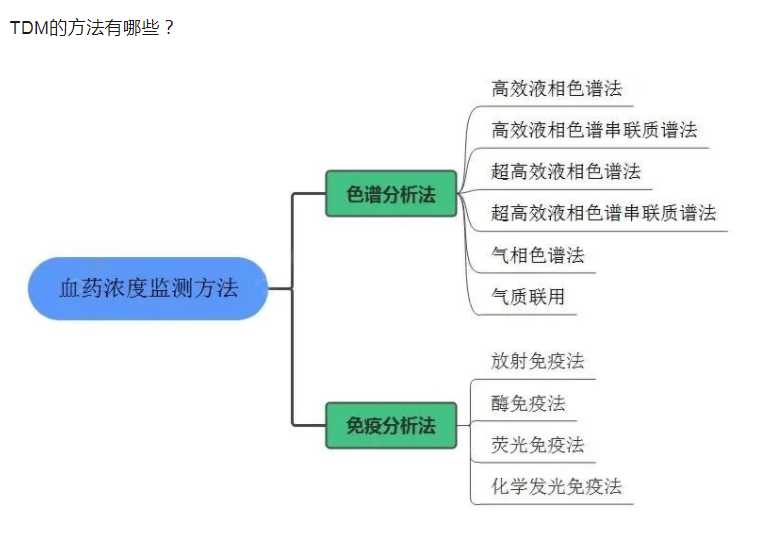

共识:TDM面临的问题及展望
(1)精神类药物的作用机制尚不清楚,无法评估药物在靶部位与靶受体的总暴露量,而外周血中的药物浓度只是目前可测量的间接指标之一。
(2)TDM结果解释的专业力量尚未形成,缺少自动化程度高的结果解释系统。
TDM应用于患者个体化治疗能够通过优化药物治疗方案提高疗效,降低不良反应,也可以为临床合理用药提供依据,确定个体化服药剂量,有助于缩短住院时长,节省治疗费用。
产品推荐
熠谱®全自动血药浓度监测系统(EMS-100)基于前处理结合高效液相色谱(HPLC)的检测原理,与配套的检测试剂共同使用,在临床上可对来源于人体液体样本中的小分子化合物进行定量浓度检测,例如:治疗浓度监测(TDM)、维生素、新生儿筛查。


